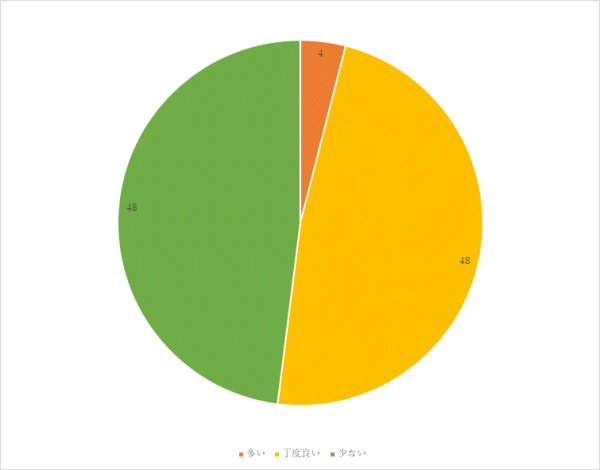栄養科のご紹介
栄養科では、入院患者さん一人ひとりの病状にあったお食事を提供し、入院・外来の患者さんに栄養食事指導を行なっています。また、栄養サポートチームの一員として、入院患者さん全員の栄養状態を評価し、栄養面から状態の改善に努めています。
病院食のご紹介
病院食は一般食、疾患に合わせた治療食、小児食、摂食・嚥下機能に応じた嚥下食の4種類に大別されます。
一般食
主食の形態に合わせて分類しています。咀嚼能力、口腔内・消化管の状況により異なります。常食1200~2000kcal、軟食1200~2000kcal、分菜食(五分粥・三分粥)、流動食(重湯)があります。
治療食
各疾患にあった栄養成分で構成されています
小児食
嚥下食
摂食嚥下状態に応じて分類されています。
行事食のご紹介
栄養科では毎月2回程度行事食を行っています。旬の食材や行事食のコンセプトに沿った献立を当医療センター管理栄養士が考えています。
行事食の一例
1月1日(3食)
朝~献立~
- 米飯
- ブリの塩焼き
- キャベツと蒲鉾のマヨネーズ和え
- お吸い物
- ヨーグルト
昼~献立~
- 赤飯
- 鶏肉の味噌照り焼き
- 紅白なます
- 白菜と油揚げのさっと煮
- りんご
夕~献立~
- 米飯
- えびの塩焼き&二色卵&白花豆
- 里芋のそぼろ煮
- 春菊の梅肉和え
- みかん
3月(ひなまつり)
~献立~
- 米飯
- 鰆のあんかけ
- 桜ポテトサラダ
- オクラのバター焼き
- 牛乳寒天
5月(こどもの日)
~献立~
- 米飯
- スズキのタルタルソースかけ
- じゃが芋とソーセージのカレー炒め
- シーザーサラダ風
- みかん缶
7月(土用の丑の日)
~献立~
- 米飯
- スズキのタルタルソースかけ
- じゃが芋とソーセージのカレー炒め
- シーザーサラダ風
- みかん缶
11月(七五三)
~献立~
- 紅白うどん(たらこ&豆乳)
- スパニッシュオムレツ
- ガーリックサラダ
- バナナ
産科お祝い膳
当医療センター管理栄養士と看護師が美味しく栄養のあるメニューを考えました。地産地消を目指して、青梅で生産された食材や製品である豚肉、卵、わさびを使用しています。さらに産褥期に必要な栄養素として葉酸・鉄を含むほうれん草、プルーンなども使用しています。食器や盛り付けにもこだわっていますので、ぜひご賞味ください。
栄養指導|食事指導について
医師の指示のもと、食事療法が必要な患者さんやご家族を対象に、入院・外来ともに個別および集団栄養指導を、患者さんの生活習慣に合わせてわかりやすくお話させていただいています。
現在管理栄養士8名(内:NST専従管理栄養士1名、病態栄養専門師3名、糖尿病療養指導士4名)が担当させていただいています。
<外来個別栄養指導>
月から金曜日の午前と午後に担当制で行なっています。1回の指導時間は概ね30分程度となっています。
日程は、年末、年始、祝日を除き、1階内科外来の第2検査室横の栄養指導室にて行なっています。
<集団栄養指導>
同じ疾患をお持ちの患者さんに参加いただき、情報交換の場ともなっています。
また、集団指導後には、引き続き個別栄養指導を行なっております。

チーム医療について
管理栄養士は多職種と共に様々なチーム医療へ積極的に参加しています。
NST(栄養サポートチーム)
- 専任の要件を満たす研修を受けた4職種(医師、看護師、管理栄養士、薬剤師)がチームとなり毎週回診をしています。
- 対象:摂食不良、絶食、検査データが低値の方、中心静脈栄養管理中の方、医師からの相談等、栄養面から状態の改善に努めています。
廃用リハビリテーション
- 医師、看護師、理学療法士、作業療法士、言語聴覚士、ソーシャルワーカー、管理栄養士で毎週カンファレンスを行っています。
廃用症候群とは過度に安静にすることや、活動性が低下したことにより筋肉が痩せ衰え、関節の動きが悪くなった状態をさし、このことがさらに活動性を低下させて悪循環をきたします。低栄養も認める場合が多く、この原因を明らかにし、原因に応じた栄養管理とリハビリを実施することが重要です。管理栄養士は検査データや食事摂取状況、栄養投与量などを把握し、提供されている栄養量が適切であるか確認しています。栄養状態に問題がある場合は調整を行いNST介入に繋げています。
褥瘡
- 医師、看護師、薬剤師、管理栄養士、理学療法士で毎週回診を行っています。
院内で褥瘡発生した患者や持ち込み褥瘡患者の栄養内容、必要栄養量と現状の摂取栄養量を確認し、適宜調整を行っています。NSTなどの他チームの介入状況を確認し、情報共有を行っています。
緩和ケア

- 医師、看護師、薬剤師、ソーシャルワーカー、管理栄養士が 毎週カンファレンスを行っています。
- 対象者:がんと心不全の患者
痛み、腹満感、不眠などの症状に合わせてご本人や医師と連携して栄養管理を行っています。
在宅に移行する患者の場合、必要に応じて患者や家族に栄養指導を実施しています。
心臓リハビリテーション
- 医師、看護師、理学療法士、作業療法士、薬剤師、管理栄養士が毎週カンファレンスを行っています。
心臓リハビリテーション学会が示す心疾患の二次予防には食事療法が挙げられており血圧、脂質、体重、糖尿病管理の基準が示されています。減塩、コレステロール制限指導を重点に実践可能な栄養指導を行っています。
「フレイル」と評価された場合、必要栄養量の確保や栄養補助食品の活用についても指導しています。
呼吸器リハビリ
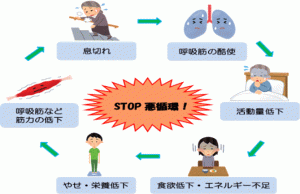
- メンバー:医師、看護師、理学療法士、薬剤師、管理栄養士
呼吸時にはたくさんのエネルギーを使うため、十分な栄養が必要となります。図のような悪循環に陥らないために、患者一人一人に合った栄養管理を行っています。リハビリ効果を高めるために、BCAA(分岐鎖アミノ酸)の活用についても指導しています。
※BCAA(分岐鎖アミノ酸)は筋たんぱくの合成を促進し、分解を抑制する働きがあり、活動時の筋肉のエネルギー源になります。
骨粗鬆症リエゾンチーム(OLS)
- メンバー:医師、看護師、薬剤師、放射線技師、理学療法士、ソーシャルワーカー、地域医療連携室、管理栄養士
- 対象:大腿骨近位部骨折で入院した患者(骨粗鬆症によるもの)
- チームミーティング:毎月1回
栄養管理として入院時に栄養スクリーニング・アセスメントを行い、既往歴に合わせた適切な治療食を提供しています。術後の食事摂取量評価を行い、必要時はNST介入を依頼し、連携を図っています。栄養指導は入院時に1回目(入院前の食生活評価、病院食の説明)、退院時に2回目(再骨折予防のための食生活上の注意点)の指導を行っています。転院先や在宅診療機関へ栄養情報提供書の作成・配布を行い、当医療センターでの栄養管理について情報を共有しています。
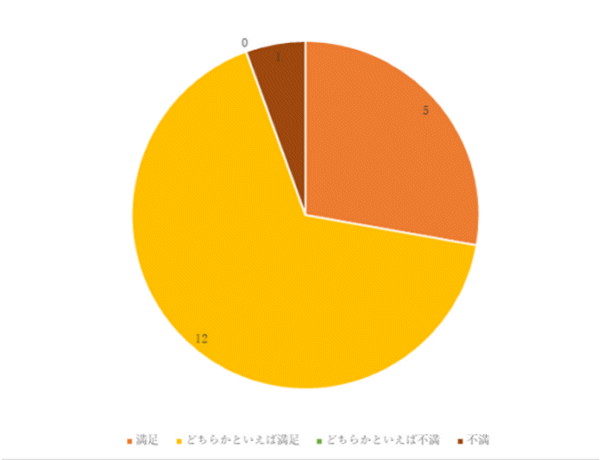
嗜好調査の結果について
入院患者さんへ年4回嗜好調査を行い、より良い病院食が提供できるよう日々改善に努めています。
令和3年度嗜好調査結果
以下の調査結果はすべて人数で表記しています。
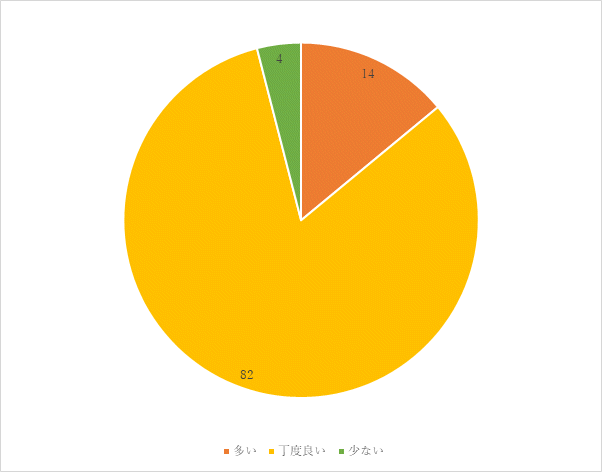
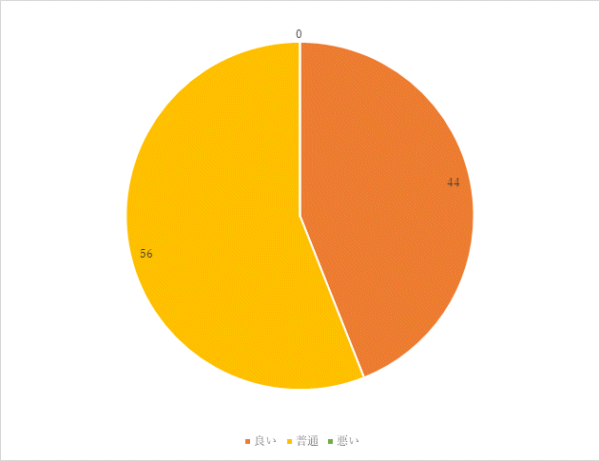
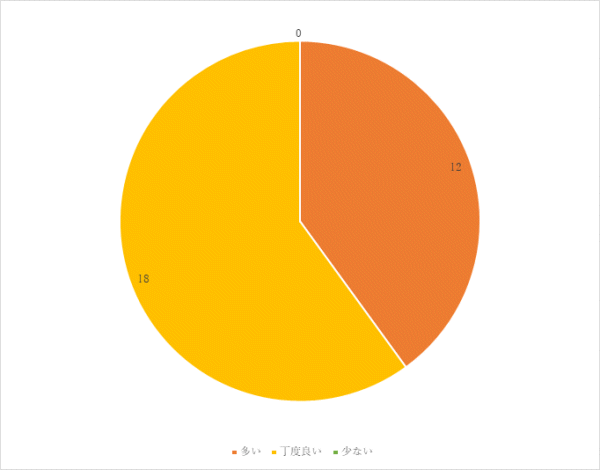
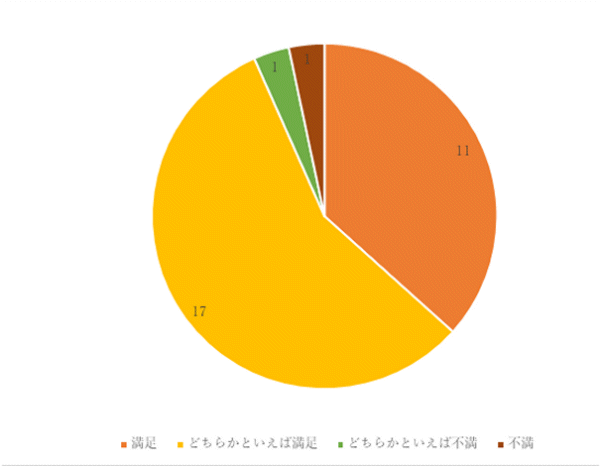
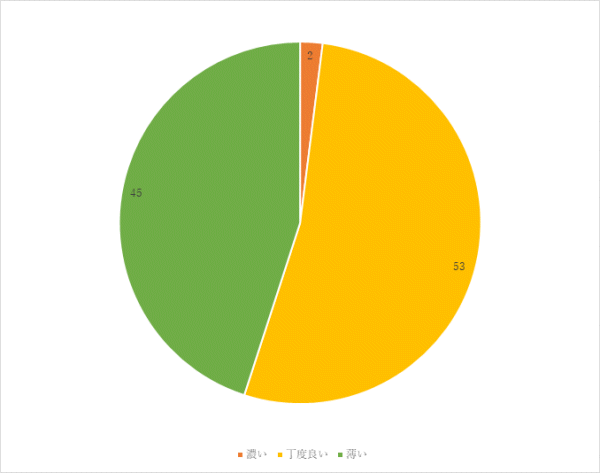
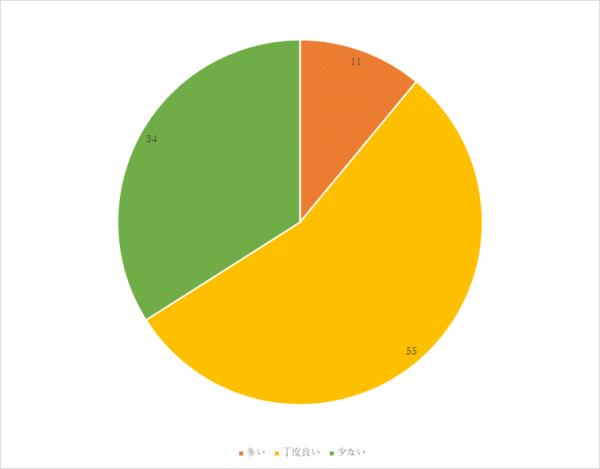
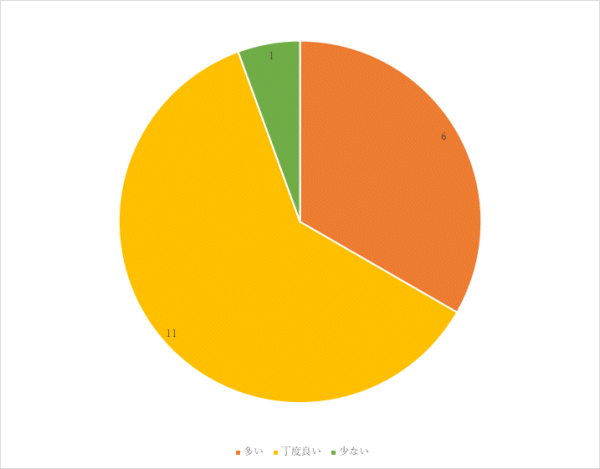
1回目 実施期間:7月1日~7月27日
対象:一般食の常食および軟食の喫食患者93名(救急・ICU、精神科、コロナ病床を除く)
方法:聞き取り調査
調査結果:
⑥ご意見、ご要望
- 好き嫌いが多くて食べられない
- 果物を毎回つけてほしい
- 退院したらメニューを参考にしたい
- 毎食楽しみにしている
- 薄く感じるが本来このくらいの味付けが良いと参考になる
- 毎回いろんな料理が出てきてうれしい
- 普段自分で作らない料理が出るので参考になる
- 色々な食品が出てきて楽しみにしている
- たくさんの人が入院している中で一人一人に合わせた食事を出してもらえるのがありがたい
まとめ・今後の対応
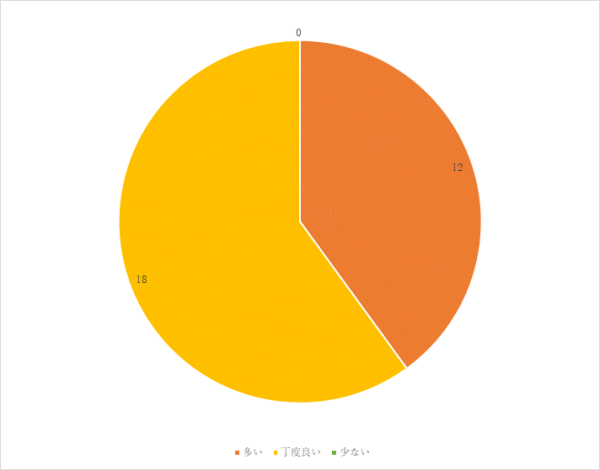
昨年度に比べ、味付けが「薄い」の割合が減少し、「丁度良い」が増加した。食事の塩分量を増やすだけでなく、旬の食材を使用し、味付けを多様にするなど工夫し、満足度を高めていきます。
好き嫌いについては、主食・主菜の禁止食対応を行っています。また病棟担当管理栄養士による個別の食事内容調整を行っていきます。
「病院食が参考になる」「楽しみにしている」という意見もいただき、今まで改善を行ってきた結果であると同時に、今後もさらなる改善に努めます。
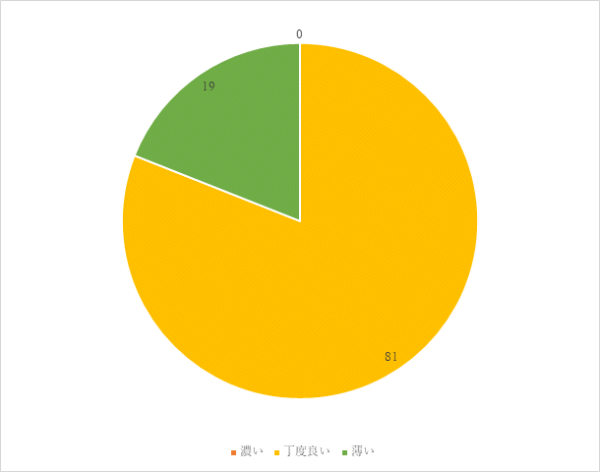
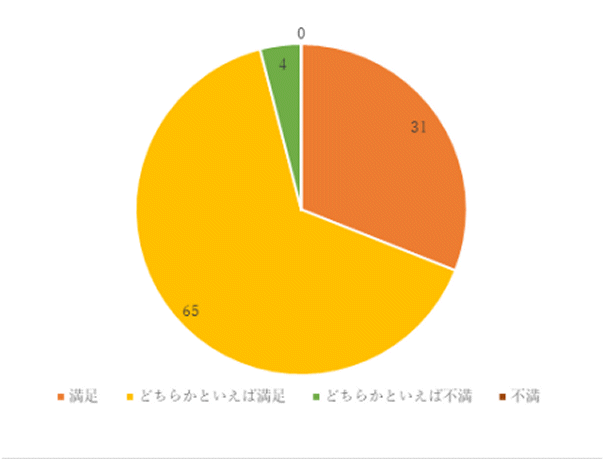
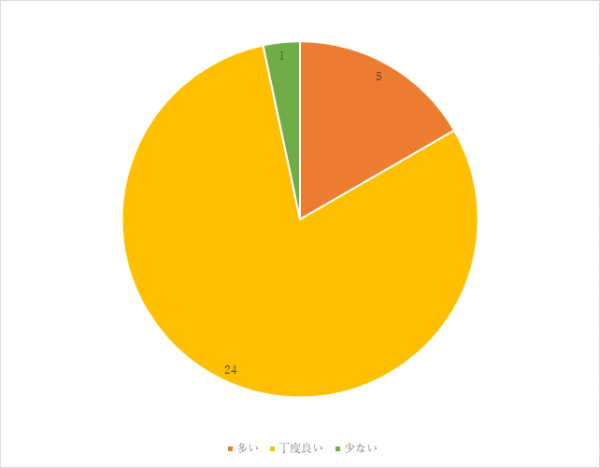
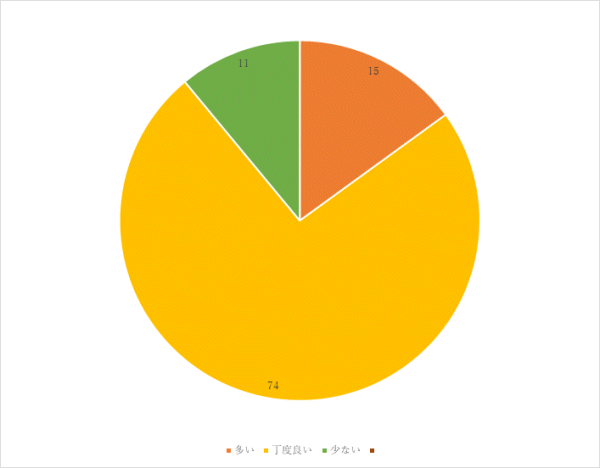
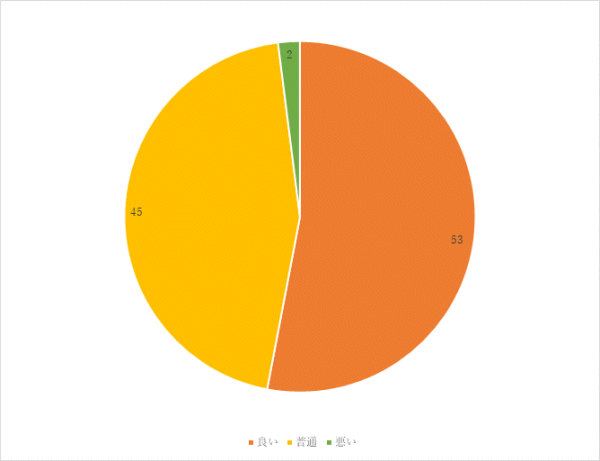
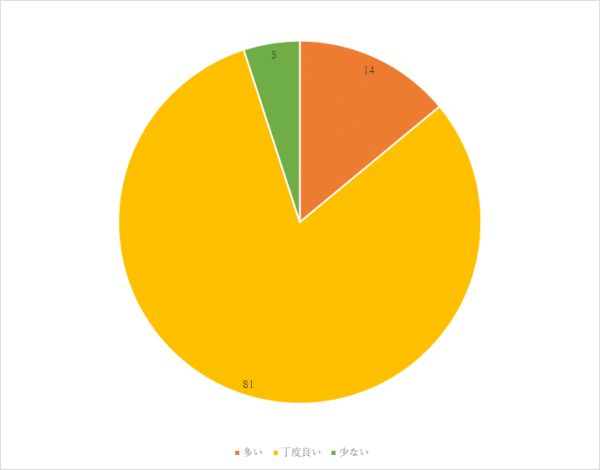
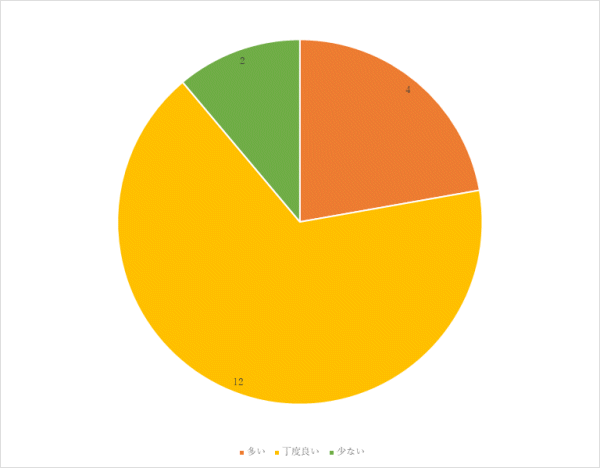
2回目 実施期間:8月23日~10月29日
対象:整形外科病棟へ入院した患者30名
方法:聞き取り調査
調査結果:
調査結果:
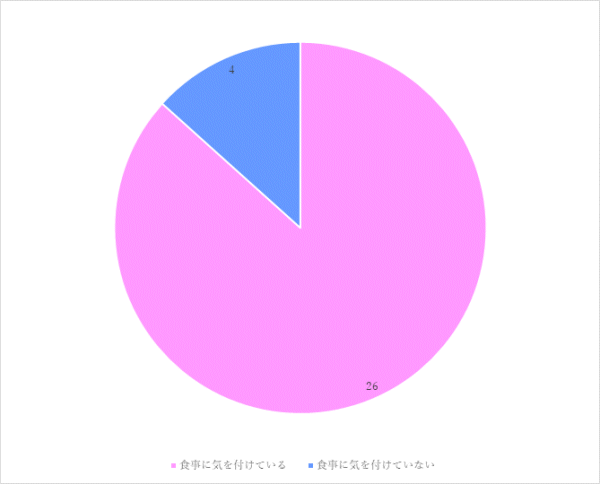
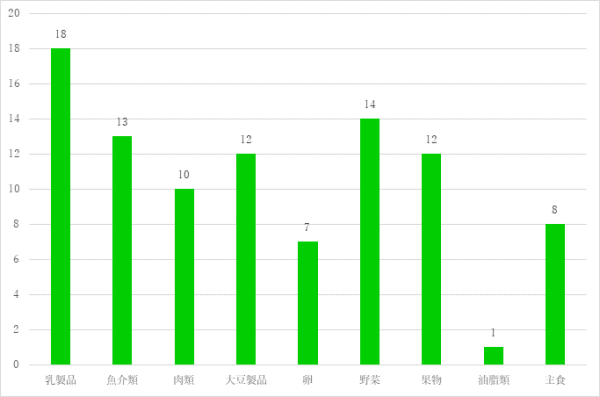
②日頃の食事について 気を付けている内容(複数回答可)
- 塩分をとり過ぎない(12名)
- 野菜を食べる(10名)
- よく噛んで食べる(3名)
- エネルギーを気にする(2名)
- 野菜ジュースを飲む(2名)
- 減塩の調味料を使う
- カルシウム強化のヨーグルトを食べる
- 朝ご飯をしっかり食べる
- 野菜を先に食べる
- 肉よりも魚を食べる
- プロテインを飲む
- バランスよく食べる
- 美味しいものを食べる
- 食べ過ぎないようにする
- 甘いものを食べない
- カルシウムを摂る
- 野菜と果物を食べる
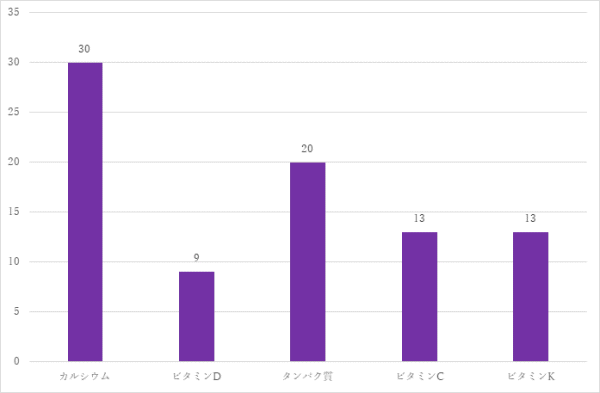
④骨を強くするために必要な栄養素の認知(複数回答可)
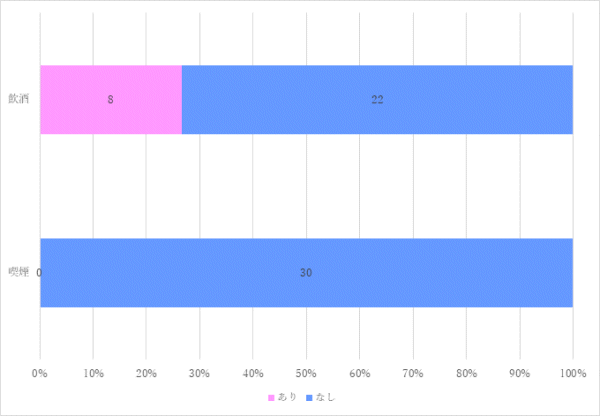
飲酒習慣「あり」の場合の1日量
- ビール350mlと焼酎水割り4杯
- ビール350mlと焼酎お湯割り1杯
- 焼酎サイダー割り500ml
- 缶チューハイ350mlを2~3本
- 日本酒1合
- ビール350ml
- ワイン100~150ml
⑥ご意見、ご要望
- 味が薄い
- 人参とピーマンが多い
- もう少し美味しいものが食べたい
まとめ・今後の対応
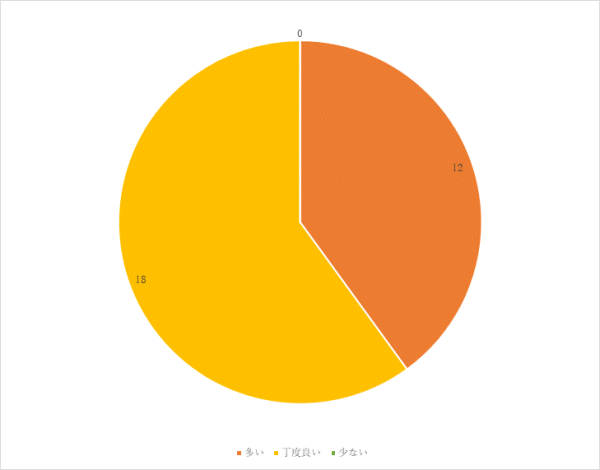
「味が薄い」という意見については、食事の塩分量を増やすだけでなく、旬の食材を使用し、味付けを多様にするなど工夫し、満足度を高めていきます。
「人参とピーマンが多い」という意見がありました。野菜は前後の食事で重ならないように工夫を行っていますが、使用頻度を再度見直していきます。
「もう少し美味しいものが食べたい」という意見については、味付けだけでなく、旬の食材を使用することや調理方法・時間等を見直すことで、今後もさらなる改善に努めます。
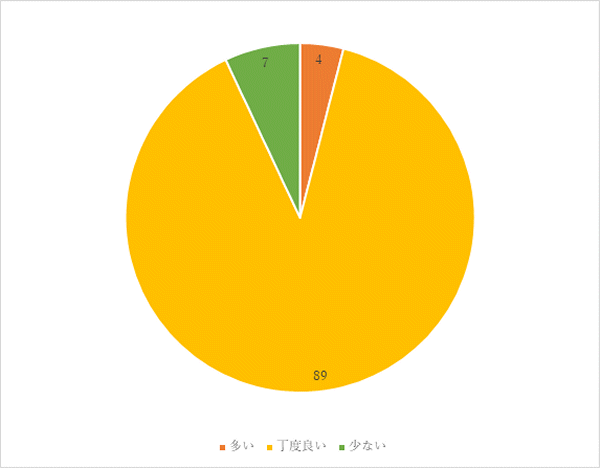
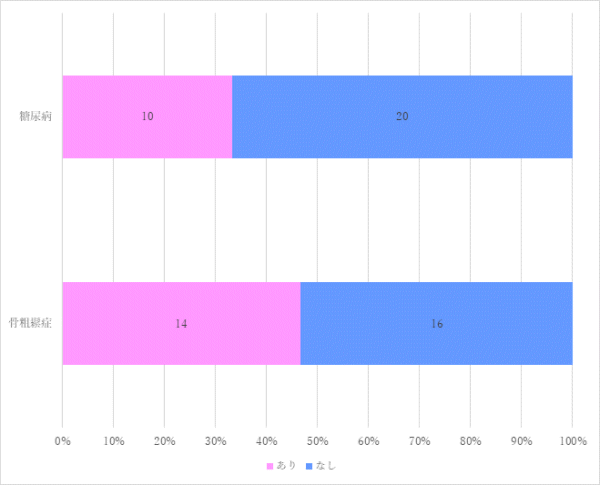
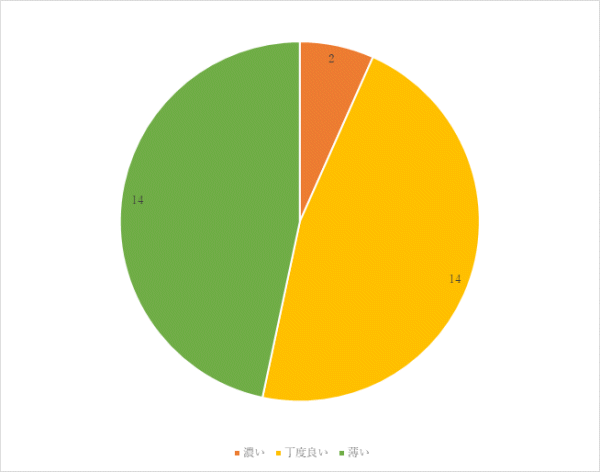
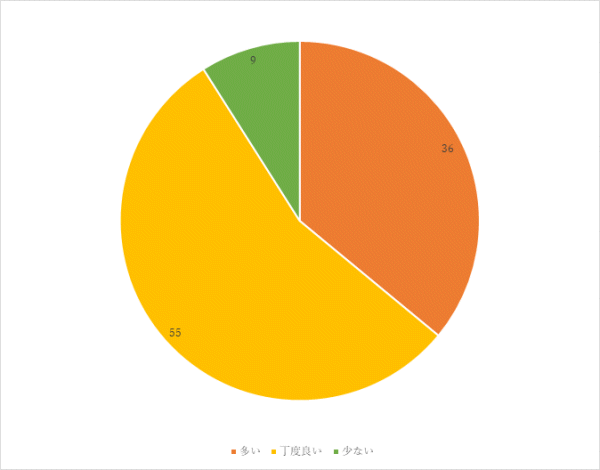
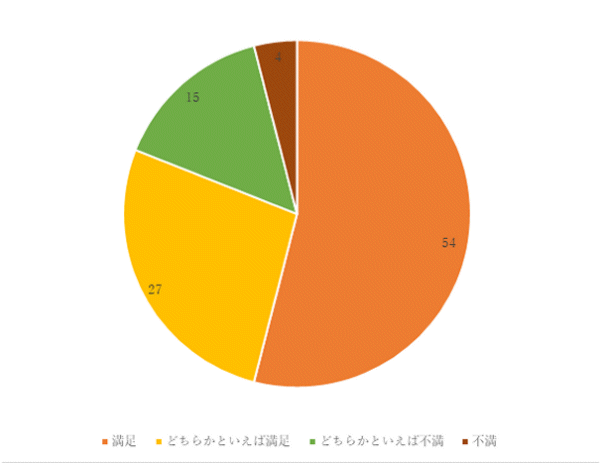
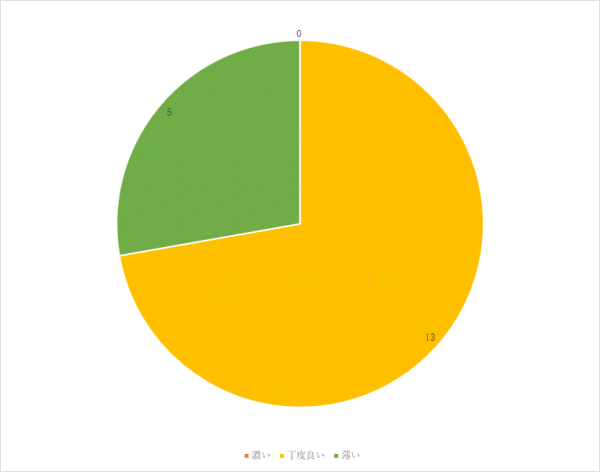
3回目 実施期間:2月1日~3月18日
対象:糖尿病食、減塩食の喫食患者100名(救急・ICU、精神科、コロナ病床を除く)
方法:聞き取り調査
調査結果:
調査結果:
⑩ご意見、ご要望
- 味付けを濃くしてほしい
- 副食にも味の濃いものが欲しい
- 酢の物をもっと食べたい
- おかずがパサついている
- パン、麺はもう1回ずつほしい
- 焼きそばも食べたい・カレーうどんが薄い
- うどんにコシがない
- 果物はさっぱりしていて良い
- 見た目が良い
- 野菜が柔らかい
- 芋の量が多い
- 味噌汁は毎日飲みたい
- ラーメンも食べたい
- 麺類がもう少し食べたい
- 朝も果物をつけてほしい
まとめ・今後の対応
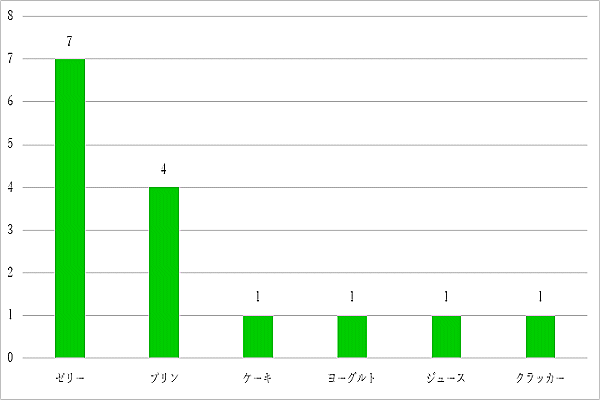
「味付けを濃くしてほしい」「薄い」という意見に対しては、設定した塩分量の範囲で献立の分量を調整します。
「野菜が柔らかい」「おかずがパサついている」という意見に対しては調理時間、調理方法の見直しを行います。
パン、麺の頻度は減塩食の場合、週1回のため前後の献立を調整し、頻度を増やすことを検討していきます。
果物は1日2回提供しており頻度を増やすことは難しいですが、他のおかずが食べられない場合は個別に献立内容を調整して対応します。
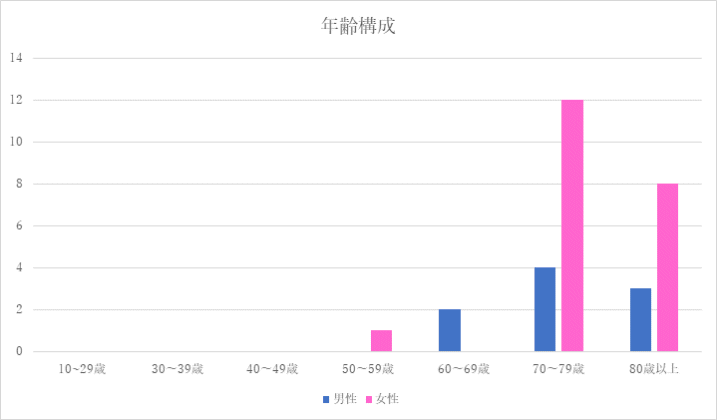
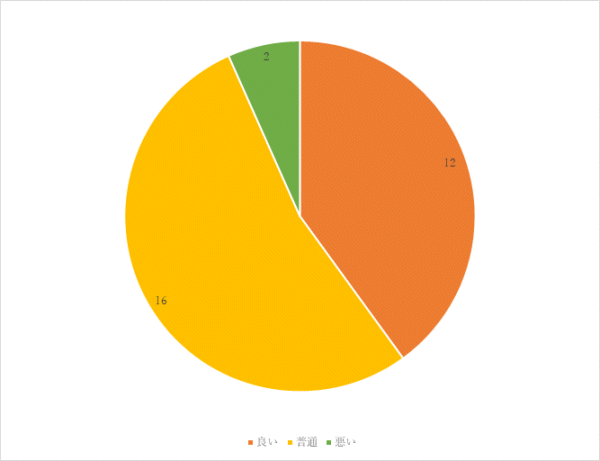
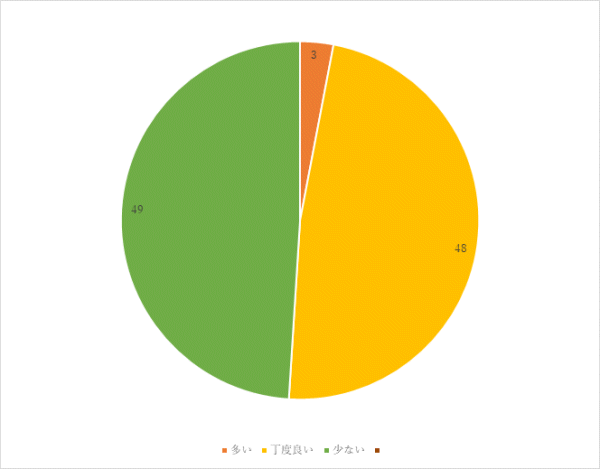
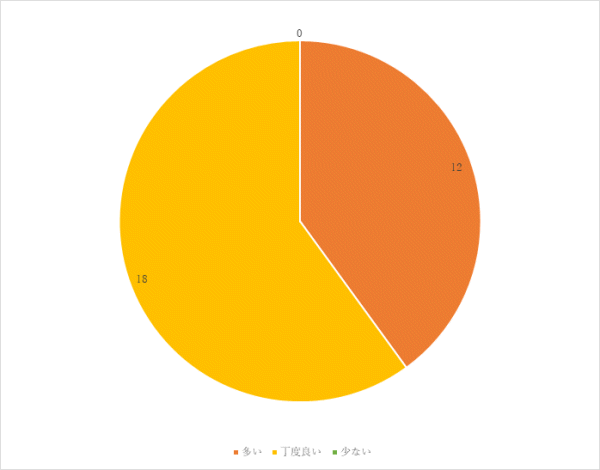
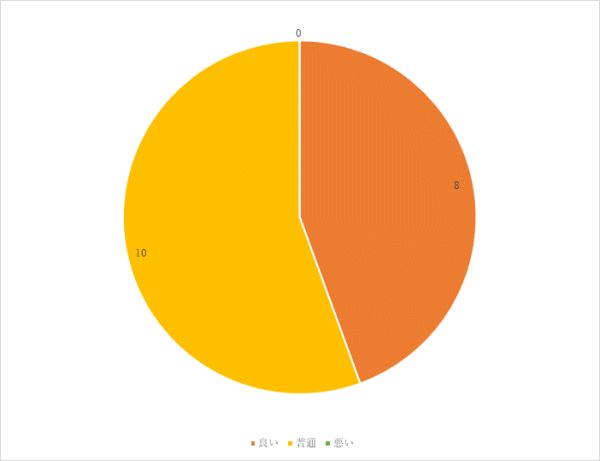
4回目 実施期間:3月1日~8月31日
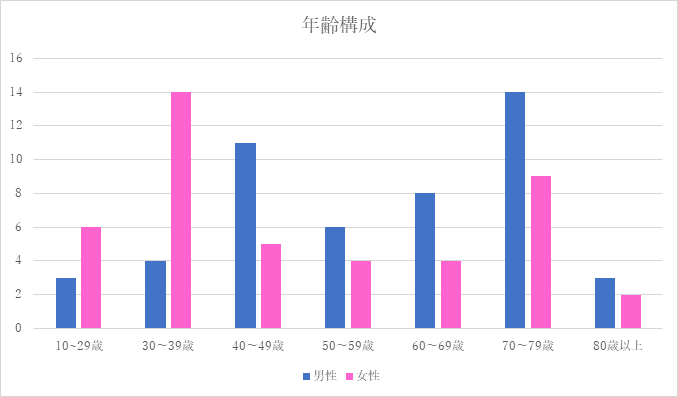
対象:外科病棟へ入院し術後軟菜食を喫食した患者18名(男性7名 女性11名)
方法:聞き取り調査
調査結果:
まとめ・今後の対応
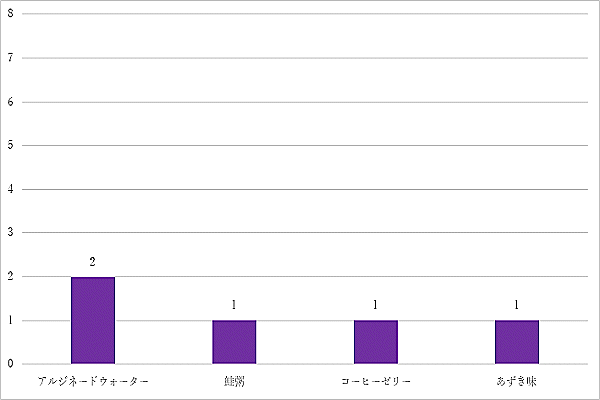
「同じような料理が多い」という意見については、調理方法や使用食材が重複しないよう工夫していますが、再度献立を見直していきます。
術後食は特に食べることが治療の一環となることから、間食の内容を含め今後も定期的に見直しを行い、さらなる改善に努めます。
食材料費高騰が続く中ですが、患者さんへの嗜好調査、医師・管理栄養士の検食、給食受託業者との献立会議などを通じて美味しく、安全な病院食が提供できるよう栄養科職員一同、努めています。
当医療センターでは病棟担当制をとり、全患者のスクリーニング・アセスメントを行い、継続的な栄養管理を行っています。