-
2024.04.09
患者さん向け渡り廊下棟建設に向けた既存建物の解体工事を行っています。(3月25日撮影)
-
2024.04.08
採用情報【常勤】薬剤師 募集
-
2024.04.08
患者さん向けオストミーの会 開催のお知らせ
-
2024.04.08
患者さん向けがん患者さんの就労相談 開催のお知らせ
-
2024.03.22
患者さん向け青梅せせらぎ会 開催のお知らせ
-
2024.03.21
入札情報入札予定・経過情報
-
2024.03.01
患者さん向け通院支援アプリ「コンシェルジュ」を導入しました
-
2024.02.14
採用情報【非常勤】一般事務(薬剤部)募集
-
2024.02.07
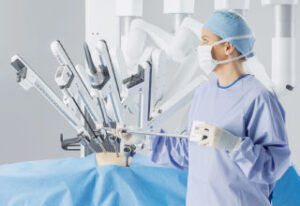
患者さん向け手術支援ロボット「da Vinci Xi」を導入しました
-
2024.01.11
イベント情報緩和ケア研修会(PEACE)開催のお知らせ
お知らせ
-
2024.04.09
患者さん向け渡り廊下棟建設に向けた既存建物の解体工事を行っています。(3月25日撮影)
-
2024.04.08
患者さん向けオストミーの会 開催のお知らせ
-
2024.04.08
患者さん向けがん患者さんの就労相談 開催のお知らせ
-
2024.03.22
患者さん向け青梅せせらぎ会 開催のお知らせ
-
2024.03.01
患者さん向け通院支援アプリ「コンシェルジュ」を導入しました
-
2024.02.07
患者さん向け手術支援ロボット「da Vinci Xi」を導入しました
-
2024.01.09
患者さん向け令和6年1月10日(水)より面会を再開します
-
2023.12.15
患者さん向け青梅総合医療センター通信′23年版を発行しました
-
2023.12.14
患者さん向けがん患者さんのための就労相談のお知らせ
-
2023.11.07
患者さん向け新病院本館の外構整備工事を行っています(10月20日撮影)
-
2024.04.08
採用情報【常勤】薬剤師 募集
-
2024.02.14
採用情報【非常勤】一般事務(薬剤部)募集
-
2024.01.11
採用情報【非常勤】救急救命士(産休育休代替)募集
-
2023.11.30
採用情報【非常勤】薬剤師(産休育休代替)募集
-
2023.11.30
採用情報【非常勤】一般事務(病院事務)募集
-
2023.11.01
採用情報【非常勤】一般事務(外来)募集
-
2023.11.01
採用情報【非常勤】看護補助者(ナースアシスタント)募集
-
2023.11.01
採用情報【非常勤】ドクターズアシスタント(外来・病棟)募集
-
2023.10.10
採用情報【常勤】診療看護師 募集
-
2023.10.05
採用情報【常勤】診療放射線技師 募集